آی یو دی وسیلهای کوچک و T شکل است که درون رحم قرار میگیرد و برای مدت طولانی از بارداری جلوگیری میکند و بسیاری از زنان به خاطر ماندگاری بالا و اینکه نیاز به مراقبت روزانه ندارد، آن را انتخاب میکنند و بسته به نوع مسی یا هورمونی چند سال بدون دردسر کار میکند و در صورت تصمیم به بارداری هم خیلی سریع اثرش از بین میرود، با این حال، انتخاب آن برای هر فرد متفاوت است و به نظر شما آی یو دی با شرایط بدنی شما سازگار است یا بهتر است سراغ گزینه دیگری بروید؟
آی یو دی چیست؟
آی یو دی دستگاهی است که به شکل T از طریق واژن جایگذاری می شود و این دستگاه انواع مختلفی دارد که بسته به نیاز بانوان در دهانه رحم قرار داده می شود، این دستگاه از نوعی پلاستیک به نام پلی اتیلن ساخته می شود و بر مخاط رحم تاثیر می گذارد و از آنجایی که بیش از یک پنجم کاربرد آن در جلوگیری از بارداری است، اکثرا تحت این عنوان شناخته می شود، بانوان در سنین مختلف از مزایای آن که در ادامه مقاله به آن اشاره می کنیم، بهره مند میشوند.
در چه مواردی IUD تجویز می شود؟
استفاده از آی یو دی کاربردهای مختلفی دارد، در برخی از موارد کاربردهای آن به قدری مهم و با اهمیت است که جایگزین اقدامات جراحی میشود و از عوارضی اعم از خارج کردن رحم جلوگیری میکند و در بسیاری از موارد، در موارد زیر از این دستگاه استفاده می شود:
پیشگیری از بارداری
وقتی فرد به دنبال روشی است که بدون نیاز به مراقبت روزانه یا کنترل مداوم، برای چند سال از بارداری جلوگیری کند، آی یو دی گزینهای کاربردی محسوب میشود و قرارگیری آن فقط یک بار انجام میشود و پس از آن، بدون ایجاد اختلال در زندگی روزمره، بهطور مداوم عمل میکند و این ویژگی برای کسانی که مشغله زیاد دارند یا نمیخواهند درگیر یادآوری مصرف دارو شوند بسیار ارزشمند است، حتی در سفر، استرس کار یا تغییرات سبک زندگی، کارایی IUD ثابت باقی میماند.
کاهش خونریزی قاعدگی
نوع هورمونی آی یو دی با آزاد کردن مقدار کمی پروژسترون در رحم، باعث کاهش ضخامت آندومتر میشود و در نتیجه خونریزی قاعدگی کمتر و منظمتر رخ میدهد و در زنانی که خونریزی شدید دارند یا از گرفتگی های دردناک رنج میبرند، این ویژگی کیفیت زندگی را به طور محسوسی بهبود میدهد و حتی در برخی موارد مانند آندومتریوز، پزشکان IUD را نه فقط برای پیشگیری از بارداری، بلکه به عنوان بخشی از درمان دردهای مزمن تجویز میکنند.
عدم توانایی استفاده از قرص های هورمونی
برخی زنان به دلیل حساسیت به هورمون ها، عوارض گوارشی، نوسانات خلقی یا مشکلات پزشکی نمیتوانند قرص های جلوگیری روزانه مصرف کنند و همچنین بسیاری افراد مصرف مرتب و دقیق قرص را دشوار میدانند و فراموشی مکرر اثربخشی روش را کاهش میدهد، آی یو دی در این شرایط جایگزینی مناسب است زیرا بدون نیاز به مصرف روزانه، اثر مداوم و قابل اعتماد ارائه میدهد و همین موضوع باعث میشود افراد درگیر اضطراب ناشی از فراموشی قرصها نشوند.
شیردهی پس از زایمان
در دوران شیردهی، برخی روش های هورمونی بر تولید یا کیفیت شیر تأثیر دارد، اما آی یو دی، به ویژه نوع مسی، چنین اثری ندارد و پزشکان پس از تثبیت شیردهی یا چند هفته پس از زایمان، استفاده از IUD را توصیه میکنند، علاوه بر این، مادرانی که تازه زایمان کردهاند به دنبال روشی ساده و کمدردسر هستند که بار ذهنی و جسمی اضافه ایجاد نکند، آی یو دی با دوام چندسالهاش کمک میکند تا مادر به جای نگرانی درباره روش جلوگیری، تمرکزش را روی مراقبت از نوزاد بگذارد.
وجود محدودیت در استفاده از استروژن
برخی زنان به دلیل سابقه میگرن با اورا، مشکلات قلبی-عروقی، فشار خون بالا یا سابقه لخته خون نمیتوانند از روش های حاوی استروژن استفاده کنند و در این شرایط، آی یو دی هورمونی که فقط پروژسترون آزاد میکند یا آی یو دی مسی انتخاب سالم تری است و این وسیله بدون وارد کردن استروژن به بدن، اثر پیشگیری دارد و احتمال بروز عوارض مرتبط با استروژن را کاهش میدهد. به همین دلیل پزشکان در شرایط خاص، IUD را به عنوان گزینهای بیخطرتر معرفی میکنند.
آی یو دی برای چه کسانی مناسب نیست؟
آی یو دی (IUD) یک روش موثر پیشگیری از بارداری است، اما برای همه افراد مناسب نیست و افرادی که در شرایط زیر هستند، بهتر است از آی یو دی استفاده نکنند یا با پزشک مشورت کنند:
- افرادی که به بیماری های التهابی لگن یا عفونت های مقاربتی فعال مبتلا هستند.
- زنان باردار نباید آی یو دی قرار دهند.
- اگر علت خونریزی ناشناخته باشد، استفاده از آی یو دی توصیه نمیشود.
- بیماری های رحمی مانند فیبروم هایی که شکل رحم را تغییر میدهند.
- حساسیت یا آلرژی به مواد آی یو دی، مانند مس در آی یو دی های غیرهورمونی.
- سرطان های دستگاه تناسلی مانند سرطان دهانه رحم یا رحم.
- مشکلات سیستم ایمنی یا بیماری های زمینهای مانند اختلالات انعقادی که عوارض استفاده از آی یو دی را افزایش میدهند.
- سابقه جراحی یا عوارض قبلی آی ی ودی مانند سوراخ شدن رحم یا جابجایی آی یو دی.
بهترین متخصص زنان و زایمان پس از ارزیابی شرایط فرد، مناسب ترین روش پیشگیری از بارداری را پیشنهاد خواهد داد.
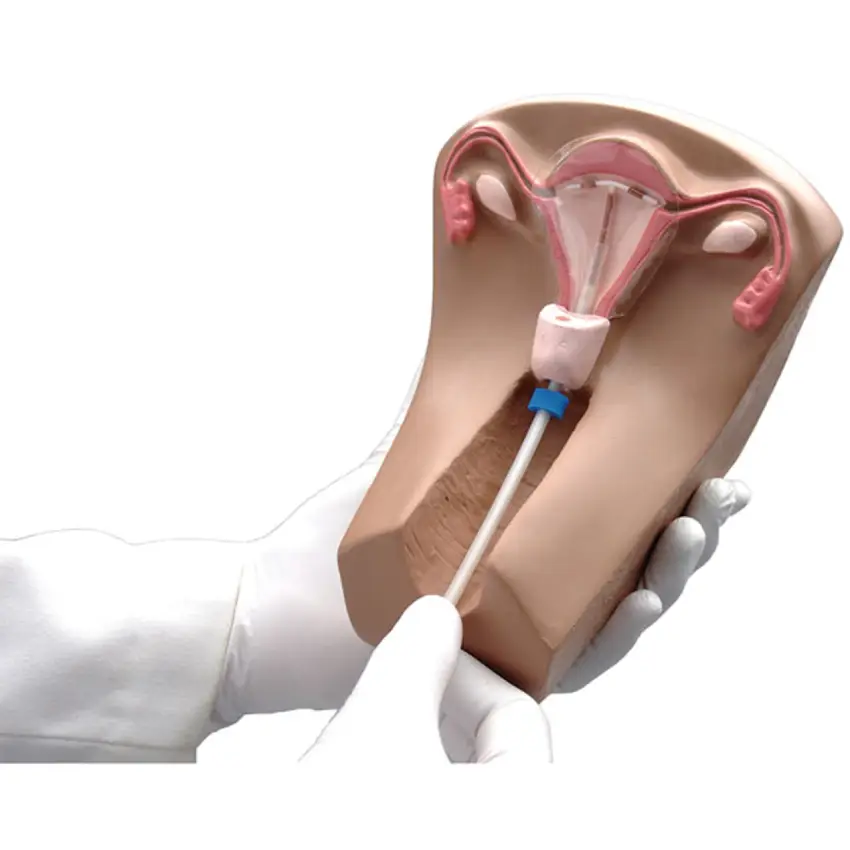
IUD چگونه گذاشته می شود؟
قرار دادن آی یو دی یک فرآیند ساده است که توسط پزشک یا ماما انجام میشود و گذاشتن ای یو دی نیاز به بیهوشی و یا حتی بی حسی موضعی نخواهد داشت و مراحل قرار دادن آی یو دی به شرح زیر است:
مشاوره و آماده سازی
قبل از هر چیز، پزشک درباره سوابق پزشکی، حاملگی اخیر، عفونت های جنسی، داروها و تمایل فرد به بارداری در آینده صحبت میکند و توضیح داده میشود چه انواع IUD از قبیل مسی یا هورمونی موجود است، مزایا، عوارض و نحوه خارج سازی چگونه است و موافقت آگاهانه گرفته میشود و زمان بندی مناسب در فاز قاعدگی یا پس از زایمان بررسی میگردد تا ریسک بارداری همزمان یا عفونت کاهش مییابد.
آماده سازی و معاینه لگنی
بیمار روی تخت قرار میگیرد و معاینه لگنی جامع انجام میشود تا اندازه و موقعیت رحم و هر علامت عفونی یا التهاب بررسی شود و در صورت شک به عفونت، انجام تست های لازم یا درمان مقدماتی پیشنهاد میشود و از بیمار خواسته میشود مثانه خالی باشد، اگر نیاز باشد، بیحسی موضعی یا مسکن های خوراکی پیشنهاد میشود تا درد ناشی از مراحل بعدی کاهش یابد.
قرار دادن اسپکولوم و ضدعفونی
پزشک اسپکولوم را وارد واژن میکند تا دهانه رحم قابلمشاهده شود و سپس دهانه رحم و اطراف آن با محلول ضدعفونی پاکسازی میشود تا خطر عفونت کاسته شود، در این مرحله فشار یا کشش خفیف حس میشود؛ برخی بیماران احساس ناراحتی کوتاه مدت دارند اما شدید نیست و این پاکسازی و دید مناسب، پایهای برای انجام دقیق مراحل بعدی است.
سنجش عمق رحم
برای تعیین عمق و جهت رحم، پزشک از ابزار باریکی به نام سوند استفاده میکند و به دفعات کمی وارد حفره رحم میشود تا طول دقیق مشخص شود، این کار کمک میکند تا IUD در موقعیت صحیح قرار گیرد و خطر انتقال یا درد کاهش یابد، سوندینگ با گرفتگی یا درد کوتاه مدت همراه است؛ اما اطلاعات به دست آمده برای ایمنی و اثربخشی دستگاه ضروری است.
وارد کردن دستگاه و آزادسازی
IUD داخل یک لوله باریک قرار دارد که از دهانه رحم عبور میکند؛ پزشک ابزار حامل را تا عمق مشخص هدایت کرده و سپس دستگاه را آزاد میکند تا بازوهای Tشکل باز شوند و در جای خود ثابت شود و این لحظه با یک احساس فشار یا گرفتگی قابل توجه همراه است اما کوتاه است و نحوه قرارگیری و زاویه دستگاه باید دقیق باشد تا از درد ممتد یا جابجایی جلوگیری شود.
بررسی
پس از قرارگیری، نخ های نازک IUD کوتاه میشوند تا داخل واژن بیایند و برای مراجعات بعدی قابل لمس باشند، پزشک وضعیت را بررسی و توصیه های بعدی از قبیل مصرف مسکن در صورت درد، علائم هشداردهنده مثل تب یا خونریزی شدید، زمان معاینه پیگیری را توضیح میدهد، فرد تا چند روز گرفتگی، لک هبینی یا حساسیت خفیف دارد و در صورت علائم نگران کننده باید سریعا به پزشک مراجعه کند.
آی یو دی چگونه خارج می شود؟
برای خروج IUD، نیاز به یک ویزیت پزشکی دارید و فرآیند خروج IUD بسیار ساده است و به شکل زیر انجام میشود:
- شما باید یک وقت ملاقات با پزشک خود تنظیم کنید تا IUD خارج شود، در این ویزیت، پزشک یک بررسی کلی انجام میدهد و از شما سوالاتی در مورد تجربهی استفاده از IUD میپرسد.
- پزشک با استفاده از اسپکولوم، دهانه رحم را مشاهده کرده و نخ های آییودی را پیدا میکند.
- با استفاده از یک ابزار استریل یا به کمک دستکش، نخ آییودی را بهآرامی میکشد و این عمل به سرعت انجام میشود و بیمار فقط کمی ناراحتی یا فشار احساس میکند.
- پس از خروج IUD، پزشک یک بررسی نهایی انجام میدهد تا اطمینان حاصل شود که هیچ عوارض یا مشکلی پیش نیامده است.
نکته: در برخی موارد پزشک توصیه میکند که پس از خروج IUD، از روش های دیگر ضدبارداری استفاده کنید، مثلا اگر میخواهید پس از خارج شدن iud، برنامه ریزی برای بارداری داشته باشید، پزشک به شما توصیه میکند تا از روش های دیگر ضدبارداری استفاده کنید تا به موقع باردار شوید.
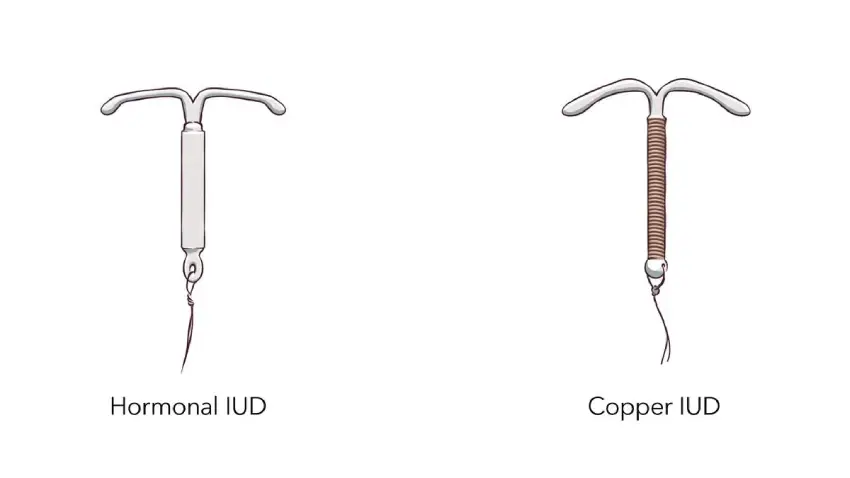
انواع آی یو دی را می شناسید؟
آی یو دی ها به طور کلی در دو گروه اصلی و چند زیرنوع مختلف دسته بندی میشوند:
IUD هورمونی
این نوع مقدار کمی هورمون پروژسترون را به صورت موضعی داخل رحم آزاد میکند، وجود این هورمون باعث کاهش ضخامت آندومتر و غلیظ شدن ترشحات دهانه رحم میشود که منجر به جلوگیری از بارداری میگردد، بسته به مدل، دوام آن ۳ تا ۷ سال است و مزایای مهم آن شامل کاهش خونریزی قاعدگی، کاهش درد پریود و حتی کمک به کنترل آندومتریوز است.
آی یو دی های مسی
این مدل بدون هورمون کار میکند و سطح آن با مس پوشانده شده است، مس باعث تغییر در محیط رحم شده و حرکت اسپرم را مختل میکند، ماندگاری آن بین ۵ تا ۱۰ سال است و برای زنانی که نمیخواهند از هورمون استفاده کنند یا در دوران شیردهی هستند، گزینه بسیار کاربردی است، البته در ماه های اول باعث افزایش خونریزی یا درد قاعدگی میشود.
مزایای آی یو دی چیست؟
از جمله اصلی ترین مزایا و کاربردهای این دستگاه باید به موارد زیر اشاره کرد:
- IUD بسته به نوع، بین ۳ تا ۱۰ سال فعالیت دارد و نیاز به یادآوری روزانه یا مصرف مداوم دارو ندارد.
- تا زمانی که در جای خود قرار دارد، بدون وابستگی به زمان بندی، حالت های روحی یا فراموشی فرد، عملکرد ثابت حفظ میشود.
- بهمحض خارج کردن IUD، باروری بلافاصله به حالت طبیعی باز میگردد و تأخیری در بارداری ایجاد نمیکند.
- نوع مسی و حتی برخی مدل های هورمونی در دوران شیردهی قابل استفادهاند و روی شیر مادر اثر نمیگذارند.
- بیش از ۹۰ درصد در جلوگیری از بارداری موثر است.
- IUD هورمونی خونریزی را کم کرده، چرخه ها را منظمتر میکند و درد پریود را کاهش میدهد و در آندومتریوز نیز مفید است.
- نیازی به مراقبت روزانه، مصرف دارو یا تغییرات مداوم ندارد و برای افراد پرکار یا فراموشکار ایدهآل است.
- IUD پس از قرارگیری در بدن احساس نمیشود و هیچ اختلالی در رابطه جنسی ایجاد نمیکند.
مراقبت های بعد از نصب آی یو دی
نکات مراقبتی که باید بعد از نصب iud رعایت کرد عبارتند از:
کنترل درد
پس از قرار دادن آی یو دی، بسیاری از افراد کمی گرفتگی یا درد شبیه دل درد قاعدگی را تجربه میکنند و این حالت کوتاه مدت است و با مصرف مسکن های ساده مانند استامینوفن یا ایبوپروفن کنترل میشود و بهتر است چند ساعت اول فعالیت سنگین انجام ندهید و بدن را رها کنید تا رحم با حضور دستگاه سازگار شود، استراحت کافی و آرامش ذهنی شدت ناراحتی را کاهش میدهد.
انتظار لکه بینی های خفیف
لکه بینی یا خونریزی سبک در چند روز یا هفته اول پس از نصب آییودی طبیعی است و در ماههای نخست، برخی افراد خونریزی نامنظم یا طولانی مدت را تجربه میکنند، به خصوص با IUD هورمونی و این وضعیت طی ۲ تا ۳ ماه خود به خود تثبیت میشود و اگر خونریزی شدید، طولانی یا همراه با درد غیرمعمول باشد، باید با پزشک مشورت شود.
خودداری از رابطه جنسی و تامپون
برای کاهش احتمال عفونت یا تحریک رحم، بهتر است حداقل یک تا دو روز اول پس از نصب از رابطه جنسی، استفاده از تامپون یا دخول اجتناب کنید، این فاصله کوتاه به بدن اجازه میدهد با دستگاه سازگار شود و خطر التهاب یا انتقال میکروب ها کاهش یابد و پس از این دوره، فعالیت های جنسی بدون محدودیت از سر گرفته میشود، مگر توصیه خاص پزشک وجود داشته باشد.
کنترل نخ IU
هر IUD دارای نخ نازکی است که از دهانه رحم به داخل واژن میآید تا فرد بتواند جای دستگاه را بررسی کند و پزشک آموزش میدهد که یک بار در ماه نخ را لمس کنید و مطمئن شوید IUD در محل خود قرار دارد، اگر نخ حس نشود، طول آن تغییر کند یا درد و خونریزی غیرمعمول داشته باشید، باید فورا به پزشک مراجعه شود، این کار ساده، یکی از مهم ترین روش های پیشگیری از مشکلات جابه جایی یا افتادن دستگاه است.
آگاهی از علائم هشداردهنده
بعد از گذاشتن IUD باید مراقب علائم غیرطبیعی بود. تب، لرز، درد شدید لگن، خونریزی خیلی زیاد، ترشحات بدبو یا درد ناگهانی هنگام رابطه جنسی نشانه عفونت یا جابهجایی دستگاه است و در صورت مشاهده هر یک از این علائم، مراجعه فوری به پزشک الزامی است، شناخت این هشدارها به پیشگیری از عوارض جدی و حفظ سلامت رحم کمک میکند.
اجتناب از فعالیت های سنگین
بلند کردن اجسام سنگین، ورزش های شدید یا فشار زیاد به شکم باعث تحریک رحم یا افزایش درد میشود و رعایت این نکته به مدت یک روز پس از نصب IUD کمک میکند تا بدن فرصت سازگاری با دستگاه داشته باشد و ناراحتی های اولیه کاهش یابد، بعد از این مدت، فعالیت های معمول از سر گرفته میشوند.
مراجعه کنترل پس از ۴ تا ۶ هفته
پزشک پس از ۴ تا ۶ هفته، قرارگیری IUD و طول نخها را بررسی میکند و سلامت دهانه رحم و رحم را ارزیابی میکند، این چکاپ برای اطمینان از اینکه دستگاه جابه جا نشده و عملکرد آن درست است ضروری بوده و انجام این ویزیت باعث کاهش خطر عوارض و اطمینان از اثربخشی روش پیشگیری میشود و در صورت نیاز، اقدامات اصلاحی انجام میگیرد.
استفاده از آی یو دی چه معایبی دارد؟
استفاده از IUD با وجود مزایای فراوان، معایبی نیز دارد که بسته به نوع آی یو دی از قبیل هورمونی یا غیرهورمونی متفاوت است و معایب کلی شامل موارد زیر است:
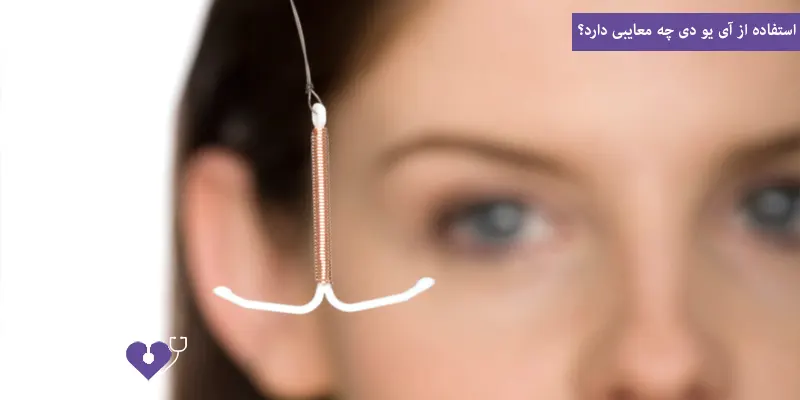
- هنگام قرار دادن یا خارج کردن آییودی مقداری درد یا گرفتگی احساس میشود.
- آی یو دی غیرهورمونی باعث افزایش شدت و مدت خونریزی قاعدگی و لکه بینی بین دورهها میشود.
- خطر عفونت لگنی در هفته های اول پس از جاگذاری کمی افزایش مییابد، به ویژه اگر عفونت های مقاربتی وجود داشته باشد.
- در موارد نادر، آی یو دی جابهجا میشود یا از رحم خارج میگردد که باعث کاهش اثربخشی میشود.
- در موارد بسیار نادر، آی یو دی دیواره رحم را سوراخ میکند.
- افرادی که به مس حساسیت دارند، نمیتوانند از آی یو دی غیرهورمونی استفاده کنند.
- باعث عوارض جانبی مانند آکنه، تغییرات خلق و خو، سردرد یا حساسیت پستان میشود.
- برای قرار دادن و خارج کردن آی یو دی نیاز به مراجعه به پزشک است و امکان استفاده یا قطع خودسرانه آن وجود ندارد.
- آی یو دی از انتقال بیماری های مقاربتی جلوگیری نمیکند و در صورت وجود این بیماریها، خطر عفونت را افزایش میدهد.
مقایسه آی یو دی با روش های دیگر پیشگیری
روش های پیشگیری از بارداری هر کدام مزایا و محدودیت های خاص خود را دارند:
| ویژگی | آی یو دی | قرص های هورمونی | کاندوم | حلقه واژینال | ایمپلنت هورمونی |
| مدت اثر | ۳ تا ۱۰ سال بسته به نوع | روزانه | هر بار مصرف | ماهانه | ۳ تا ۵ سال |
| نیاز به مراقبت روزانه | ندارد | دارد | دارد | دارد | ندارد |
| اثرگذاری | بالا حدود ۹۹% | بالا بین۹۱–۹۹% | متوسط حدود ۸۵–۹۸% | بالابین ۹۱–۹۹% | بالا |
| بازگشت پذیری باروری | بلافاصله پس از خارج شدن | بلافاصله پس از قطع | بلافاصله | بلافاصله | پس از خارج شدن |
| مزایا | طولانی، قابل برگشت، بدون نیاز روزانه | کنترل دوره های قاعدگی، کاهش آکنه | محافظت از بیماری های مقاربتی | راحت، دورهای | طولانی، بدون نیاز به یادآوری |
| معایب | خونریزی اولیه، درد کوتاه، نیاز به معاینه پزشک | فراموشی، عوارض هورمونی | احتمال پارگی، کاهش اثرگذاری با استفاده نادرست | ممکن است خارج شود، نیاز به توجه | عوارض هورمونی، نیاز به پزشک برای خارج کردن |
سوالات متداول
پس از گذاشتن یک IUD یا دستگاه داخل رحمی، اغلب افراد میتوانند به طور معمولی به روابط جنسی ادامه دهند و اگر به منظور جلوگیری از بارداری از آن استفاده می کنید، لازم است در این خصوص تحقیقات خود را تکمیل کنید.
درد و ناراحتی در هنگام قرار دادن آن بسیار اندک و قابل تحمل است و نیاز به انجام اقدام خاصی نخواهد بود.
خیر، آی یو دی باعث ناباروری نمیشود و پس از خارج کردن دستگاه، باروری بلافاصله بازمیگردد و هیچ اثر طولانی مدتی روی توانایی بارداری ندارد.
در نهایت…
آی یو دی یک روش موثر و بلند مدت پیشگیری از بارداری است که در دو نوع هورمونی و غیرهورمونی موجود است، این روش با مزایایی چون کارایی بالا، عدم نیاز به مصرف روزانه و بازگشت سریع باروری پس از خارج کردن همراه است، با این حال معایبی مانند درد، خونریزی نامنظم یا عفونت دارد و برای اطمینان از مناسب بودن آی یو دی با شرایط شما حتما با پزشک مشورت کنید.